Aller au-delà des instantanés statiques
L’imagerie dynamique en radiothérapie adaptative
L’imagerie continue est le fondement de la radiothérapie adaptative. Sans elle, la possibilité d’adapter le traitement à l’anatomie et à la réponse tumorale du patient ne serait pas possible. L’imagerie de haute qualité et progressive permet aux cliniciens de cibler avec précision les tumeurs, de s’adapter aux changements au fil du temps et de minimiser l’exposition des tissus sains environnants.
À chaque avancée (TDM, CBCT et maintenant IRM), l’imagerie a constamment amélioré notre capacité à visualiser les tumeurs et à les différencier des tissus mous environnants. Ces technologies offrent aux équipes de radio-oncologie une vision inégalée des cibles thérapeutiques, garantissant la précision dans toutes les modalités. Qu’elle soit utilisée en curiethérapie ou en radiothérapie externe (EBRT), l’imagerie permet de s’assurer que les rayonnements sont concentrés là où ils sont le plus nécessaires tandis que les tissus sains et les organes avoisinants restent protégés.
En savoir plus sur la mise en œuvreVoir la différence
Des images plus claires signifient un ciblage plus précis. Comparez la tomodensitométrie (TDM), la tomodensitométrie volumique à faisceau conique (CBCT) et l’imagerie par résonance magnétique (IRM) pour constater la différence.
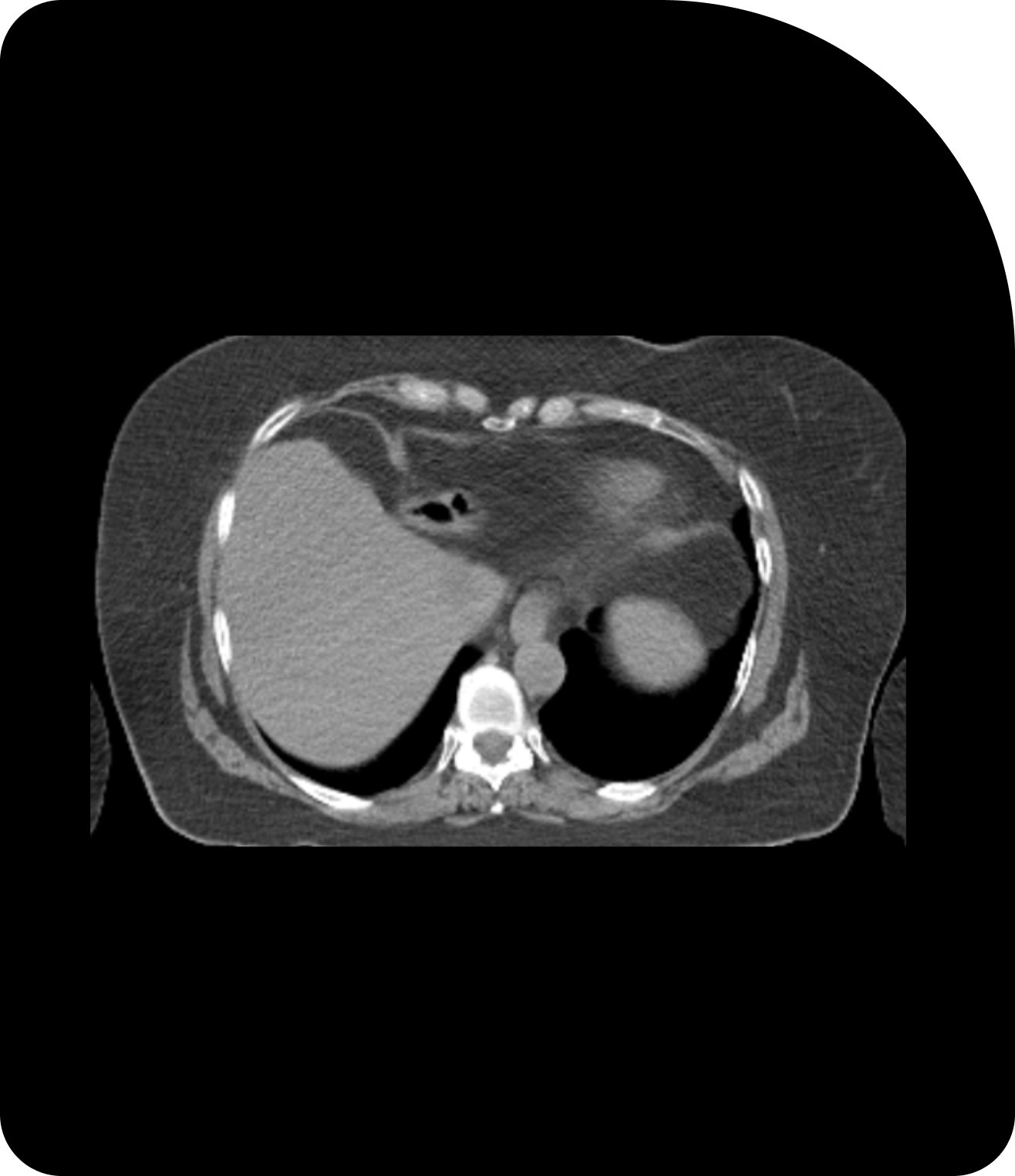
TDM
L'imagerie standard fournit une vue de référence pour la planification du traitement.
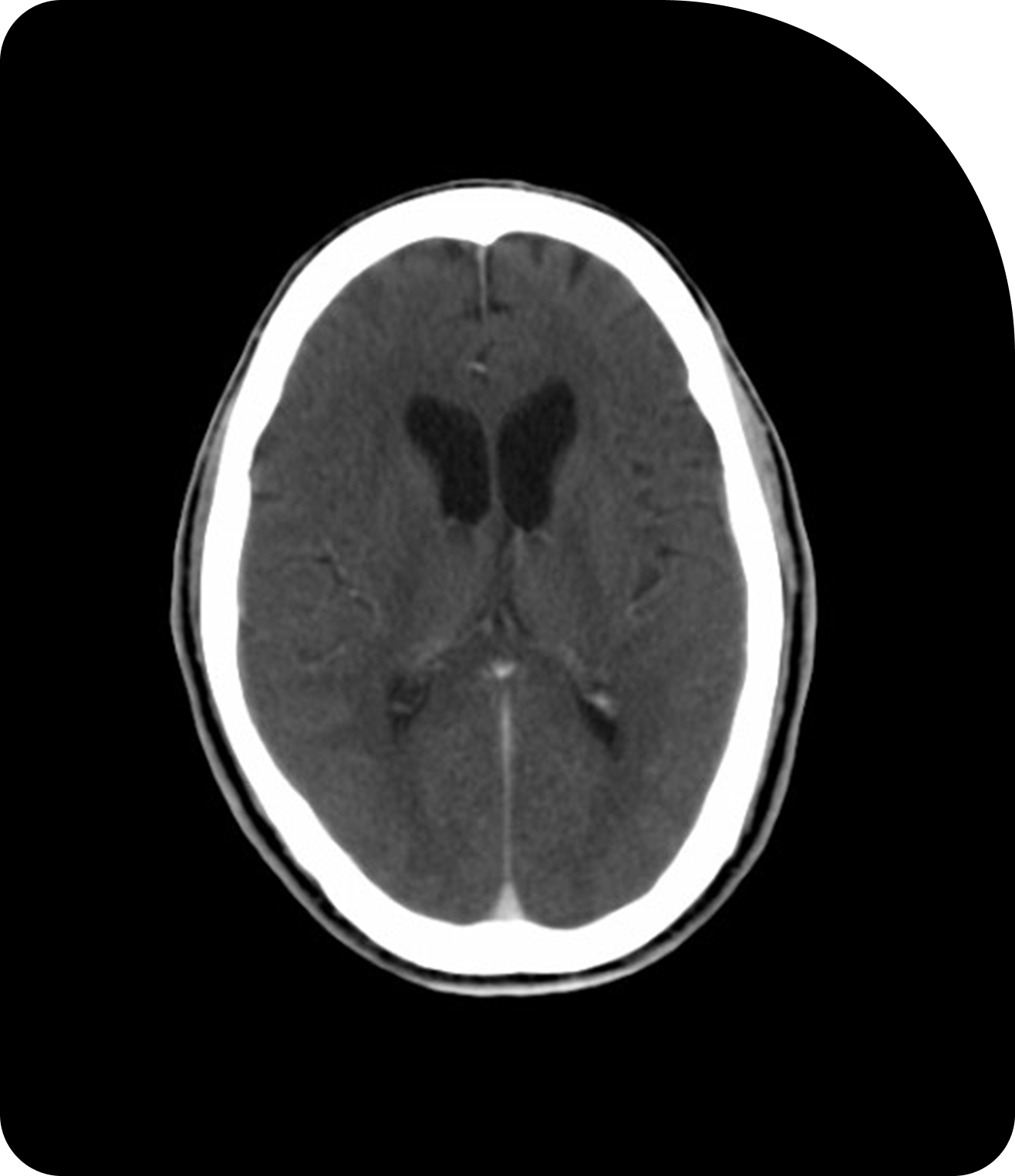
CBCT
La TDM à faisceau conique ajoute l’imagerie en salle pour soutenir la préparation quotidienne des patients.
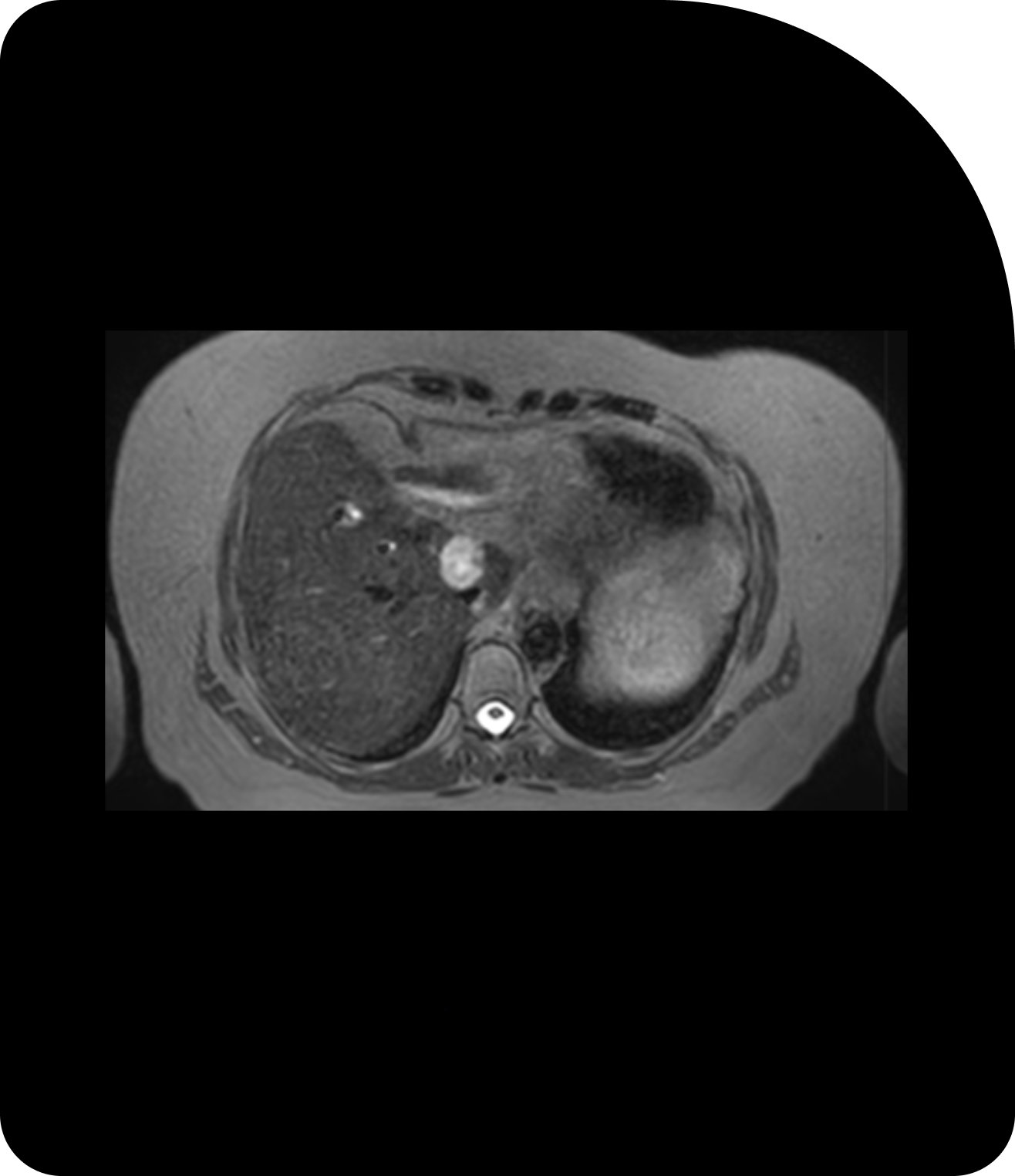
IRM
Le contraste supérieur des tissus mous révèle des détails plus fins pour une radiothérapie adaptative précise.
Pourquoi l’imagerie est importante dans la radiothérapie adaptative
Au-delà de la planification statique
Traditionnellement, la radiothérapie s’appuyait sur une seule image de planification unique prise avant le début du traitement. Bien que cela permette d’évaluer avec précision la taille, la forme et la position de la tumeur par rapport aux organes à risque, elle ne considérait pas les changements survenus au fil des semaines de thérapie (tels que le rétrécissement de la tumeur, la perte de poids ou le mouvement des organes) ni des changements quotidiens résultant du remplissage de la vessie, de l’activité intestinale ou des petits changements dans la position du patient sur la table de traitement. Pour tenir compte de ces changements dans le temps, les plans de traitement incluent des marges autour de la tumeur qui sont destinées à assurer une couverture complète. Bien que les marges élargies réduisent la probabilité de sous-dosage des cellules cancéreuses, elles entraînent généralement une exposition inutile des tissus sains au rayonnement.
En radiothérapie adaptative, l’imagerie est réalisée plus fréquemment, souvent quotidiennement, voire même en continu pendant le traitement. Cela permet aux cliniciens d’identifier à la fois les changements systématiques (comme le rétrécissement progressif de la tumeur) et les variations aléatoires (comme la respiration ou le mouvement intestinal), et d’adapter le plan en conséquence. Le résultat est un traitement plus ciblé, plus sûr et plus efficace.
Explorer les avantages de l’ARTExplorer les travaux de recherche
Afficher les études clésLes modalités qui alimentent la radiothérapie adaptative
Plusieurs technologies d’imagerie permettent des flux de travail de radiothérapie adaptative, chacun apportant des avantages uniques:
Tomodensitométrie à faisceau conique (CBCT)
Largement utilisée pour l’imagerie quotidienne, la tomodensitométrie à faisceau conique (CBCT) permet une visualisation tridimensionnelle de la tumeur et de l’anatomie environnante directement sur la machine de traitement. Elle aide à détecter les changements de position et les changements anatomiques avant chaque séance.
Radiothérapie guidée par imagerie par résonance magnétique (IRM)
L’imagerie par résonance magnétique (IRM) offre un contraste inégalé des tissus mous, ce qui la rend particulièrement utile pour les tumeurs situées à proximité d’organes critiques tels que le pancréas ou la prostate. L’IRM permet également une imagerie en temps réel pendant le traitement, ouvrant la voie à des innovations telles que le suivi et la synchronisation en temps réel.
Tomodensitométrie (TDM) et tomographie par émission de positons (TEP) en planification
La tomographie (TDM) et la tomographie par émission de positons (TEP) de qualité diagnostique restent essentielles pour la planification initiale du traitement, offrant des informations de référence sur la taille, l’emplacement et l’activité métabolique de la tumeur. Lorsqu’elles sont combinées à des flux de travail de radiothérapie adaptative, elles offrent une vue plus complète de la progression de la maladie.
Outils pratiques
Implications pour la pratique clinique
Tandis que les progrès de l’imagerie permettent une précision de traitement sans précédent, ils apportent également de nouvelles réflexions sur les flux de travail.
L’évolution continue des technologies d’imagerie améliorera davantage la précision de la radiothérapie et permettra même de modifier la dose en fonction de la biologie de cellules spécifiques au sein d’une tumeur. De la planification initiale à la surveillance en temps réel, l’imagerie est le fondement qui rend possible la radiothérapie adaptative, comblant le fossé entre l’intention et la précision dans l’administration du traitement. En exploitant ces capacités, les cliniciens peuvent dispenser une thérapie qui est non seulement plus précise, mais aussi plus réactive à chaque patient, améliorant en fin de compte la norme de soins en radio-oncologie.
Temps et ressources
Une imagerie fréquente nécessite un temps et une expertise supplémentaires avant et/ou pendant les séances de traitement.
Coordination interdisciplinaire
Les radio-oncologues, les physiciens, les dosimétristes et les radiothérapeutes doivent travailler en étroite collaboration pour interpréter l’imagerie, adapter les plans et vérifier la précision.
Stratégies d’investissement technologique
Les établissements doivent évaluer s’il convient de mettre en œuvre des systèmes basés sur la CBCT, des systèmes guidés par IRM ou des approches hybrides, équilibrant le bénéfice clinique avec le coût et l’impact opérationnel.

